Стентиране на вътрешните каротидни артерии - онлайн общността неврохирурзи Roscii
Сред пациентите със заболявания на нервната система на пациенти с увредена церебрална циркулаторна представлява от 15 до 24,6%. През последното десетилетие редица страни структура мозъчно-съдови заболявания се промени - отбеляза разпространението на исхемични инсулти над хеморагичен: 4: 1 [71].
С възрастта, честотата на исхемични инсулти увеличава, което представлява 33% от възрастовата група от 50 години и 80% по-напреднала възраст [18]. Когато вътрешната каротидна артерия стеноза повече от 75% вероятност на исхемичен инсулт в диапазона от 2 до 5% по време на първата година [38, 79]. С появата на клиничните прояви на преходни исхемични атаки е повишен риск от исхемичен мозъчен инсулт с 12-13% през първата година до 30-37% през следващите 5 години [25, 95]. Пациентите, които са имали инсулт, рискът от повторен инсулт през първата година варират между 5 и 9%, а се увеличават с 24-45% през следващите 5 години [72].
Остротата на проблема представени започна търсене на най-ефективното лечение. Национални и международни проучвания Само рандомизирани клинични проучвания NASCET ACAS и убедително демонстрира ползите от каротидна ендартеректомия в симптоматични пациенти с тежка каротидна стеноза (70% или повече) от лечението с лекарство [13, 72] (Таблица. 1).
Както се вижда от таблицата, в групата на изследваните пациенти честотата на инсулт след каротидна ендартеректомия е повече от два пъти по-ниска, отколкото с медикаменти. Въпреки това, изследването NASCET и ACAS пациенти, изложени на висок риск хирургическа бяха изключени. При тези пациенти, особено с тежки коронарни лезии, нивото на заболеваемост и смъртност, свързана с хирургична намеса, достигне 18% [30, 31, 37, 53, 54, 66, 70, 80, 86, 101, 104].
Чрез предиктори на операции неблагоприятни резултати са противоположни оклузия каротидна артерия, каротидна ендартеректомия homolateral история и комбинация от каротидната и коронарна артерия [31, 73].
Един от усложненията, които намаляват качеството на живот на пациентите е постоперативна черепната нерв парализа, която се развива средно 27 пациенти от 100 [37, 54]. Според Al.An. Fokin и сътр. [10], черепни нервни симптоми дисфункция разработени в 10.7% от случаите. Брой устойчиви на черепномозъчни нерви, невропатии достигне броят на периоперативна инсулти. Този факт определя от спешността на проблема с хирург.
В 5-19% от пациентите след каротидна ендартеректомия развиват рестеноза, и белези след първата операция усложнява повторно [23, 104].
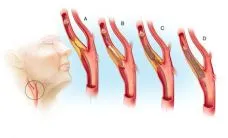
Успешното използване на балонна ангиопластика в лечението на стенотични и оклузивни лезии на долните крайници артерии, бъбречни и коронарните артерии са създадени предпоставки за прилагане на ендоваскуларна техника за лечение на стеноза на артериите на brachiocephalic. От 1980 година, заедно с оперативното лечение на това заболяване, ендоваскуларни техники се използват в много клиники по целия свят.
Появата на нов метод допринася за развитието на С Dotter и М. Jadkins през 1964 г., специален катетър система, които се използват за първи път в атеросклеротични стеснения и запушвания на периферните артерии [28].
По-долу най-разпространеният метод за модификация Dotter и Judkins A. Gruntzig в развитието и H. Hopff [32], което първо се прилага два пъти лумен балон катетър за транслуминална балонна ангиопластика, периферна артериална стеноза, бъбречно-съдова и коронарните артерии. Това изобретение се положи основите за нова посока в лечението на стенотични и оклузивни артериални лезии периферни.
През 1980 г., С Kerber и сътр. [52] за първи път в света имаше балон дилатация и стеноза на проксималната част на премахнато сънна артерия в 32-годишната жена. Добрите клинични резултати са проследени в продължение на 3 години.
Ранно рестеноза поради интимална хиперплазия след каротидна ендартеректомия, и появата на нови лезии дистално атероматозно част Рестенозата е идеална за използване метод ендоваскуларна. Трудност reoperation разлика относителна лекота на балонна ангиопластика.
Техника е най-широко използван при лечението на пациенти с висок риск хирургически и елиминиране на каротидни лезии, чиято морфология не представляват висок риск от дисталния емболия (атеросклеротични плаки без разпадане, фибромускулна дисплазия, и болест на Takayasu). Въз основа на личен опит на лечение (220 пациенти), R. Kachel [51] определя указания за балонна ангиопластика на сънната артерия на базата на морфологични характеристики на лезиите в симптоматични пациенти:
1) стеноза на 75% или повече;
2) плаки с гладки ръбове без язва, пано тромби и включвания на калций;