компенсаторни механизми хемодинамика при сърдечна недостатъчност
Здрави тяло има различни механизми, които осигуряват своевременно освобождаване на съдовата леглото на излишната течност. В сърдечна недостатъчност "включва" компенсаторни механизми, насочени към запазване на нормалните хемодинамика. Тези механизми в остра и хронична циркулаторна недостатъчност имат много общи черти, обаче, значителни разлики, наблюдавани между тях.
Както и при остра и хронична сърдечна недостатъчност, всички ендогенни механизми на компенсация хемодинамични смущения могат да бъдат разделени в интракардиално: компенсаторно сърдечна хиперактивност (механизма на Frank-Starling, gomeometricheskaya хиперактивност), миокардна хипертрофия и екстракардиална: манипулация рефлекси Bainbridge, Parin, активиране Kitaeva отделителната бъбречна функция, отлагане на кръв в черния дроб и далака, изпотяване, изпаряване на вода от стените на белодробните алвеоли и др еритропоезата активиране. Такова разделяне д донякъде произволно, тъй като изпълнението на интра- и екстракардиална механизми е под контрол на регулаторните неврохуморалните системи.
Компенсаторни механизми на хемодинамични смущения в остра сърдечна недостатъчност. В началния етап вентрикуларна систолична дисфункция включва интракардиално сърдечна недостатъчност компенсаторни фактори, най-важният от които е механизмът на Frank-Starling (geterometrichesky механизма за компенсиране geterometricheskaya сърдечна хиперфункция). Изпълнението може да се обобщи по следния начин. Нарушаването на контрактилната функция на сърцето води до намаляване на обема на инсулт и бъбречна хипоперфузия. Това допринася активиране RAAS причинява задържане на вода в тялото и увеличаване на обема на кръвта. В условия, произтичащи хиперволемия настъпва повишена приток на венозна кръв към сърцето, увеличението на диастоличното кръвно пълнене камерни миокардни миофибрили и опън компенсаторно увеличение на контрактилната сила на сърдечния мускул, което осигурява нарастване на ударния обем. Обаче, ако крайното диастолично налягане се издига над 18-22 мм живачен стълб има прекомерно разтягане миофибрили. В този случай, компенсаторен механизъм Франк-Старлинг прекрати дейността си, и по-нататъшно увеличаване на крайния диастолното налягане обем или вече не се издигне е и намаляване на ударния обем.
Заедно с интрасърдечно компенсаторни механизми в остра левокамерна недостатъчност започна разтоварване екстракардиална рефлекси, които допринасят за тахикардия и повишено сърдечен дебит (МОК). Един от най-важните сърдечно-съдови рефлекси, осигурявайки увеличение на МОК е Bainbridge увеличение рефлекс на сърдечната честота в отговор на увеличаване на обема на циркулиращата кръв. Този рефлекс се осъществява по време на стимулация на Механорецептори, които са локализирани в устата на кухи и белодробните вени. дразнене им предава на централните симпатикови ядрата на продълговатия мозък, което води до увеличение тоник активност на симпатиковата компонент на автономната нервна система и развива рефлекторна тахикардия. Bainbridge рефлекс има за цел да увеличи сърдечния дебит.
Bezold-Jarisch рефлекс - рефлекс разширяване на артериоли на системната циркулация в отговор на механични и раздразнителни хеморецептори, локализиран в камерите и предсърдията.
Това води до хипотония, която е придружена сутиен
dikardiey и временно спиране на дишането. При изпълнението на този рефлекс участват аферентните влакна п. блуждаещия. Този рефлекс е насочена към разтоварването на лявата камера.
Сред компенсаторни механизми в остра сърдечна недостатъчност и повишена отнася симпатоадреналното система, една от единиците, които е освобождаването на норепинефрин от симпатикови нервни окончания инервиращи сърцето и бъбреците. Наблюдаваните с възбуждане # 946; адренорецепторен води до развитието на миокарден тахикардия, и стимулирането на тези рецептори в клетки SOUTH причинява повишена секреция на ренин. Друг секреция стимул ренин е намаляването на бъбречната притока на кръв в резултат на свиване на катехоламини, индуцирани гломерулни артериоли. Компенсаторни в природата печалба адренергичните ефекти върху миокарда в остра сърдечна недостатъчност е насочена към увеличаване на инсулт и минута обемите на кръв. Положителен инотропен ефект осигурява също ангиотензин II. Въпреки това, тези компенсаторни механизми могат да се влошат сърдечна недостатъчност, ако повишена активност на адренергичен система и ОССЗ продължава достатъчно дълго време (повече от 24 часа).
Всичко казано за механизмите на компенсация на сърдечната дейност се отнася и до лявата, така и с дясната сърдечна недостатъчност. Изключение е Parina рефлекс, който се осъществява само в дясната камера претоварване наблюдава при белодробна емболия.
Reflex Larin - спад на кръвното налягане предизвикано от разширяването на артериите на системната циркулация, намален сърдечен дебит в резултат на възникващите брадикардия и намаляване на обема на циркулиращата кръв поради отлагане на кръв в черния дроб и далака. Освен това, за рефлекс Parina характеризира с появата на диспнея, свързана с напредване на церебрална хипоксия. Смята се, че Parina рефлекс Осъществява се чрез увеличаване n.vagus тонизиращ ефект върху сърдечно-съдовата система с белодробна емболия.
Компенсаторни механизми на хемодинамични смущения в пациенти с хронична сърдечна недостатъчност. Основното звено в патогенезата на хронична сърдечна недостатъчност е, както знаете, постепенно увеличаване на спад в съкратителната функция Михайловски
okarda и да падне на сърдечния дебит. Това се случва, когато намалява притока на кръв към органи и тъкани е последната хипоксия, която първоначално може да се компенсира чрез засилено използване тъкан кислород, стимулиране на еритропоезата, и т.н. Все пак, това не е достатъчно за нормално снабдяване с кислород на органи и тъкани, и увеличаване на хипоксия става спусък компенсаторни хемодинамични промени.
Интракардиално механизми на сърдечна компенсация функция. Те включват хиперактивност и компенсаторна хипертрофия на сърцето. Тези механизми са основни елементи от повечето адаптивните реакции на сърдечно-съдовата система на здраво тяло, но при патологични състояния, могат да станат връзка в патогенезата на хронична сърдечна недостатъчност.
Компенсаторни хиперактивност на сърцето действа като важен фактор за компенсация за сърдечно-съдови заболявания, хипертония, анемия, хипертония, на белодробни и други заболявания. За разлика от физиологичен хиперфункция е удължено и че по същество непрекъснати. Въпреки приемственост компенсаторна хиперфункция на сърцето може да се задържи в продължение на много години, без никакви явни признаци на декомпенсация на сърцето помпена функция.
Увеличаването на външен работата на сърцето, с свързани повишаване на налягането в аорта (gomeometricheskaya хиперфункция) на, води до по-ясно изразено увеличение на инфаркт на търсенето на кислород от миокарда претоварен, причинени от повишен кръвен обем (geterometricheskaya хиперфункция). С други думи, за работа в условията на натиск натоварване на сърдечния мускул, които използва много повече енергия, отколкото да изпълняват една и съща работа, свързана с капацитета на натоварване, и по тази причина, когато брояч хипертония сърдечна хипертрофия се развива по-бързо от нарастването на обема на кръвта. Например, по време на физически упражнения, голяма височина хипоксия, всички видове недостатъчност клапан, артериовенозна фистула, анемия, инфаркт на хиперактивност се дължи на повишен сърдечен дебит. Когато това напрежение инфаркт и систолно налягане и в камерите се увеличава малко, и хипертрофия се развива бавно. В същото време, с хипертензия, белодробна хипертензия, ангина
Захария клапан дупки развиват хиперфункция, свързани с повишена инфаркт на стрес при леко модифицирани намаления амплитуда. В този случай, хипертрофия напредва достатъчно бързо.
Miokarda- хипертрофия е увеличение на теглото на сърцето чрез увеличаване на размера на кардиомиоцитите. Има три етапа на компенсаторна хипертрофия на сърцето.
На първо място, аварийно, етап се характеризира преди всичко увеличаване на интензивността на функционирането миокарда структури и, всъщност, е компенсаторна хиперактивност има не хипертрофирано сърце. Интензивността на функционирането на структурите - е механичната работа на единица маса на миокарда. Повишаване на интензивността на функциониращи структури естествено води до едновременното активиране на производство на енергия, синтез на нуклеинова киселина и протеин. Споменатите активиране синтеза на протеини се осъществява по такъв начин, че първо се увеличава теглото energoobrazuyuschih структури (митохондрии), а след това - маса функциониращи структури (миофибрили). Като цяло, увеличение на инфаркт на маса води до факта, че интензивността на функционирането на структурите постепенно се връща до нормални нива.
значително увеличение на концентрацията на лактат в миокарда, но също така и умерено експресирани kardiosklerosis.
Третият етап прогресивно миокарда, и декомпенсация се характеризира с понижена синтеза на протеини и нуклеинови киселини в миокарда. В резултат на нарушаване на синтезата на РНК, ДНК и протеина се наблюдава в кардиомиоцити относително намаляване на митохондриална маса, което води до инхибиране на синтеза на АТФ за единица тегло на тъканта, намаляване на сърдечната функция помпа и прогресия на хронична сърдечна недостатъчност. Ситуацията се утежнява от развитието на дистрофията на и склеротични процеси, които допринасят за появата на признаци на декомпенсация на сърдечната недостатъчност и общия край на смъртта на пациента. Компенсаторни хиперфункция, хипертрофия и последващо декомпенсация на сърцето - това са линкове в един процес.
Механизъм хипертрофирано инфаркт декомпенсация включва следните единици:
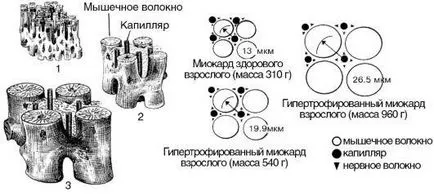
1. Метод хипертрофия не обхваща коронарните съдове, поради броя на капилярите на единица обем на миокарда в хипертрофирано сърце намалява (фиг. 15-11). Вследствие на това притока на кръв към хипертрофирано сърдечния мускул е недостатъчна за извършване на механична работа.
2. Поради увеличения обем на хипертрофирани мускулни влакна намалява специфична повърхностна площ на клетки поради
това се влошава условията за достъп до клетките на хранителни вещества и отделяне на метаболитни продукти на кардиомиоцити.
3. В хипертрофирано сърце съкрушено връзката между размера на вътреклетъчните структури. По този начин, увеличаването на масата на саркоплазмения ретикулум и митохондриите (PRL) изостава увеличаването на размера миофибрили, която насърчава влошаване на доставка на кардиомиоцитите и се придружава от нарушение на натрупване на Са2 + в PRL. Има Са2 + -peregruzka кардиомиоцити, които осигуряват образуването на сърдечна контрактура и допринася за намаляване на ударния обем. Освен това, Са2 + -peregruzka инфаркт клетка увеличава вероятността от аритмии.
4. сърдечната система проводимост и автономната нервни влакна, които инервират миокарда, не са предмет на хипертрофия, което също допринася за дисфункция на хипертрофирано сърце.
5. активирани индивидуален кардиомиоцитна апоптоза, което допринася за постепенното заместване на мускулните влакна на съединителната тъкан (кардио).
В крайна сметка хипертрофия губи адаптивно значение и престава да бъде полезна за организма. Отслабването на контракциите на хипертрофирано сърце идва по-рано, толкова по-ясно изразена хипертрофия и морфологични изменения в миокарда.
Екстракардиална механизми на сърдечна компенсация функция. За разлика от остра сърдечна недостатъчност, ролята на рефлекторните механизми на спешното регулирането на сърдечната функция помпа при пациенти с хронична сърдечна недостатъчност е относително малък, поради нестабилна хемодинамика се развива постепенно в продължение на няколко години. Повече или по-малко определено може да се говори за Bainbridge рефлекс, който е "включен" на сцената доста тежка хиповолемия.
Специално място сред "работа" не сърдечна рефлекс отнема Kitaeva рефлекс, че "работи" в митралната клапа. Факт е, че в повечето случаи симптомите на дясната сърдечна недостатъчност са свързани с стагнация в системната циркулация, а на лявата камера - малки. Изключение е митрална стеноза на вентила, в който задръстванията в белодробните съдове не декомпенсация, причинени от левокамерна и притока на кръв през бариерата
наляво атриовентрикуларен отваряне - така наречения "първи (анатомична) бариера." В същото време, задръстванията в белите дробове, допринася за развитието на дясната сърдечна недостатъчност, в генезиса на които Kitaeva рефлекс играе важна роля.
Kitaeva рефлекс - това е рефлекс спазъм на белодробните артериоли в отговор на повишено налягане в лявото предсърдие. Резултатът е "втори (функционален) бариера", който първоначално играе защитна роля, защита от прекомерно белодробна преливане капилярна кръв. Но след този рефлекс води до значително увеличаване на налягането в белодробната артерия - развиват остра белодробна хипертония. Аферентни звено, представено този рефлекс п. блуждаещия, на еферентните - симпатична компонент на вегетативната нервна система. Недостатъкът на този адаптивен отговор е нарастването на налягането в белодробната артерия, което води до увеличаване на натоварването на дясното сърце.
Въпреки това, водеща роля в генезиса на дългосрочна компенсация и декомпенсация на нарушена сърдечна функция, не играя рефлекс и неврохуморалните механизми, най-важният от които е активирането на sympatic система и ОССЗ. Говорейки за активирането на sympatic система при пациенти с пациенти с хронична сърдечна недостатъчност, трябва да се отбележи, че повечето от тези нива на катехоламините в кръвта и урината е в нормални граници. Тази хронична сърдечна недостатъчност се характеризира с остра сърдечна недостатъчност.