MRI диагностика на инсулт - Лечение на сърдечна
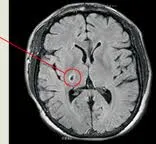 Магнитен резонанс (MR) Ход диагноза
Магнитен резонанс (MR) Ход диагноза

Магнитен резонанс (ЯМР) се появи в арсенала на невролог по-късно от компютърна томография. Това се случи през 90-те години на миналия век. Ядрено-магнитен резонанс метод позволява изследването на човешки тъкани на тялото на базата на водород и насищане характеристики на магнитните свойства, свързани с намиране заобиколен различни атоми и молекули. водород ядро състои от един протон, който има магнитен момент (спин) и променя пространствената ориентация на силно магнитно поле и под влиянието на допълнителни полета, наречен градиент, и външни честотни импулси радио приложени към специфични протона в даден магнитно поле, резонансната честота ,
MRI има своите плюсове и минуси. Първата и може би основният недостатък е използването на MR изображения в ход е, че първите няколко часа на MR tomograms кръвоизлив не може да се визуализира, по-специално спонтанно субарахноидален. MRI на непрекъснато - тя трае най-малко 15 минути, като се изисква неподвижността пациент през това време. Това не винаги е възможно, когато има елементи на възбуда в началото на инсулт. Ето защо, този метод е по-малко подходящ за диагностициране на извънредна ситуация, която е в самото начало на удара, когато броенето отива минути.
В допълнение, ЯМР на мозъка не може да се приложи, когато наличието на пациент на всички феромагнитни импланти и kardiostiimulyatorov.
От очевидните предимства на MR изображения може да се отбележи много по-висока резолюция от метода, който ви позволява да визуализирате ясно снимките на мозъчната структура, сиво и бяло си въпроса. MRI е няколко пъти по-голяма от ефикасността на CT откриване на малки лакунарен инфаркти. Освен това, в един ЯМР артефакти, липсват в граничните райони (между мозъчната тъкан и костите на черепа).
През последните няколко години се оказа, MR ангиография позволява да видите на съдовете на мозъка и ненормално развитие без интравенозни контрастни вещества, което улеснява диагнозата на аневризми и артериовенозни малформации на мозъка.
По този начин, при пациенти в остра фаза на инсулт, мозъчна MRI позволява ви позволява да:
- разлика между хеморагичен и исхемично увреждане;
- предвиждане развитието на мозъчен инфаркт;
- за да се определи индикациите за тромболитична терапия.
CT и MRI диагностика на остър исхемичен инсулт
Ананиев, Наталия Isaevna.
Има екземпляра на отдела: само 1 ANL (1).
Монографията е предназначена за рентгенолог, невролози, неврохирурзи и други специалисти, интересуващи се от диагностиката на проблема и мониторинг на остри мозъчно-съдови инциденти.
CT (СТА) и ядрено-магнитен резонанс (МПВ) при диагностицирането на удар и церебрални инфаркти
Според томография, може да се проследи до определен етап на развитие на исхемичен инсулт. След 24 часа повечето от басейна на големи инфаркти в мозъчните кръвоносни съдове се разглежда като хиподенсния зона обхваща както сивото и бялото вещество. намалена зона плътност топография обикновено съответства на басейна на притока на кръв към засегнатата артерия. Най-често засегнати площ CMA. На този етап често има масов ефект се дължи на оток. Наличието на оток, свързан с размера на инфаркта. Оток обикновено липсва в малки инфаркти. След около 2 седмици масов ефект започва да намалява. Той се увеличава плътността на засегнатата тъкан, която дори може да се върне към нормалното - временно или дори постоянно.
В резултат на смущения в кръвно-мозъчната бариера на етап субакутен на миокарда разлика СТ или MRI разлика повишаване наблюдава му огнище. инсулт камера опацификация възниква късно появяване хиподенсния зона. Най-високата честотата и интензивността на оцветяване се наблюдава в период от 2 минути до 3 минути седмици. След подобрение на контраста инсулт камера е отслабена и рядко се наблюдава след 10 седмици. Както е добре, той рядко се наблюдава по време на св седмицата 1, във връзка с провеждането на CT контраст инжекция през първите 5 дни от сърдечен удар.
Понякога голям мозъчен инфаркт може да изглежда като тумор или абсцес. В случай на съмнение, трябва да се отбележи, че интензитетът на оцветяване и масов ефект има тенденцията да намалява с течение на времето в миокарда, като тумор или абсцес е обща за постепенно увеличаване на тежестта на патологичните промени.
В инфаркт лезия локализация зона и съответствието с подходящо увеличение съдови легла. Обратно област отразява на сивото вещество в тумори и контрастира бяло твърдо вещество. В такива случаи хиподенсния зона има формата на повтаряне на границата на бяло твърдо вещество (вазогенна оток). Хиподенсния наблюдава при инфаркт. обикновено има форма клин (цитотоксичен оток). СТА или MRA може да открие запушване на мозъчните артерии.
Хеморагични инсулти се дължат на исхемична реперфузия предишния инфаркт.
В по-късните етапи от инсулт - от 4-ти до 6-ти седмица - масов ефект изчезва и засегнатата област се визуализира на компютърна томограма като ясен център хиподенсния или кистозна кухина. Контрастно усилване обикновено липсва. Патологична център се трансформира в остатъчни кистозна кухини със същата плътност като тази на цереброспиналната течност (CSF). Налице е загуба на мозъчния обем материя и глиози. Гранична фокус хиподенсния в съдови лезии стане ясно басейн. Провежда се наблегне на околната кортикална бразди, често постепенно разширяване на съседната камера. Този ефект се дължи на загубата на обем мозъчна тъкан. Ясно дефинирани хиподенсния площ е отражение на фокусната енцефалопатия-малация. Загубата на част от мозъчната тъкан, което води до хидроцефалия.
Исхемия на мозъчната тъкан и некроза резултата на ранните промени в съдържанието на вода в тъканите, които са добре открити чрез ЯМР. По време на първите 72 часа от инсулт MRI е много по-добре да се идентифицират мозъчна исхемия от КТ. На инфаркта възниква разширяване на релаксация пъти Т1 и Т2. MR фокусната мозъчна исхемия променят своя характер с течение на времето. В острата фаза често е засегната област на Т1 претеглени изображения (WI) в "спин-ехо" променена интензитет сигнал в сравнение с останалата част на мозъка. Могат да присъстват първите промени, като например масов ефект, изглаждане на бръчки, загуба на границата между сиво и бяло вещество. В Т2 -VI усет и последователности за остър инсулт обикновено е видима огнище хиперинтензитет в засегнатата зона, тъй като на цитотоксични и вазогенна оток. Обикновено, тези промени се отбелязват след 6-12 часа на инсулта. В субакутен етап има ниска MR сигнал от лезия на Т1 -VI и високо - на Т2 -VI. Ако имаше кръвоизливи в центъра, а след това на T1 -VI те дават повишен сигнал по периферията. Хронична инфаркт дава слаб сигнал на Т1 -VI и високо - на Т2 -VI поради наличието на кистозна промени.
Парамагнитно контрастни агенти води до намаляване на времето за релаксация T. Понякога по време може да бъде маркиран съдов тип лезия разлика поради вазодилатация в области на исхемия на острата фаза. Потъмняване на съседните менингите може да се наблюдава в първа седмица след масивна мозъчен инфаркт. Паренхимни инсулт в избухването обикновено контрастира през първите 6-14 дни. От голямо значение при определянето на инсулт игра дифузия претеглено MRI, перфузия MRI и MRA.
При пациенти след епизод на глобалната хипоксия, това обикновено се наблюдава ивица с ниска плътност в границите между основните съдови легла. След 24-48 часа възниква широко мозъчен оток, и следователно плътността на целия мозък на tomograms намалява. Това може да изглежда като обръщане знак (съотношение обратен плътност сиво / бяло вещество). В бъдеще се развиват тежки атрофични промени в мозъка. Характеризира се с двустранно некроза на субкортикални ядра.
Исхемично увреждане на мозъка може да бъде свързано с венозна болест. Въпреки факта, че мозъкът е с много широка мрежа от вени с развитието на обезпечения, чрез които на притока на кръв, запушване на големи или богат синусов венозна конгестия може да доведе до увреждане на мозъка и значение в резултат може да се развие венозен инфаркт. Обикновено тези инфаркти и имат двустранно латерално локализация, те често са многобройни и хеморагичен.
CT понякога може да разкрие giperdensny тромб в рамките ТРОМБОЗИРАЛ дурата синусите или корова вена. CT с разлика може да разкрие опацификация в периферията на кръвен съсирек в синус, която дава на напречните сечения на формата на гръцката буква "б". Запушване на синусите може да доведе до преки двустранни инфаркти на таламуса. ЯМР на Т1 и Т2 -VI -VI тромбози синус могат да бъдат открити чрез нормален сигнал изчезването на "празнота" на подвижната кръвта, особено при posledovatelnostyahT2 -VI и FLAIR, при което вътрешната страна може да се види синус тромб, който прилича на структура хиперинтензивна. Време на преминаване и фазово-контрастен MRA също така ви позволяват да видите венозна оклузия или твърдата мозъчна синусите и оценка на обезпечение поток.
Ранните исхемични промени сами по себе си не са противопоказание за тромболитична terapiiinsulta. Въпреки това обширно, ясно се вижда с CT хиподенсния площ е рисков фактор като нежелан изход и повишен риск от кръвоизлив, защото те косвено отразява по-голяма тежест на лезията. Чувствителността на CT за откриване на исхемични лезии, причинени от заболявания на малките артерии или задната церебрални артерии, или при диагностицирането на множество малки (обикновено емболични) инфаркти, малък. Повишена плътност AGR или други интракраниални съдове показва тромб частично или напълно затваряне на контейнера.
Нови функции CT, се появи след въвеждането на практиката на спирала и MUL-tispiralnoy CT на (CT и MSCT), свързани с изучаването на мозъка перфузия (перфузия CT) и неинвазивен ангиография (КТ ангиография - КТА).
Развитие на перфузия CT и MRI позволено да се говори за възможността за определяне на зони на исхемична мозъчно увреждане. Терминът "исхемична пенумбра", "пенумбра" се използва за характеризиране на засегнатата исхемична но жизнеспособна тъкан на неопределен некроза вероятност нататъшно развитие или рехабилитация. Натрупаните резултати потвърждават концепцията за определяне исхемична пенумбра като динамичен процес, отразяващ различни степени на увредена мозъчен кръвоток и метаболизъм, постепенно разпространение от центъра към засегнатата област околностите на мозъчната тъкан. Показано е, че мозъчната тъкан толерантност на исхемия зависи от продължителността на смущения на кръвния поток.
Това взаимно свързване механизми и вторичен разпространение на заболявания на кръвта определят "исхемична пенумбра" като динамичен процес напредва от централната част на съдовата система с нарушена притока на кръв към неговата периферия.
За спасяването на жизнеспособен мозъчна тъкан в "исхемична пенумбра" тромболитична терапия е предложено. Оказа се, че неговата своевременно използване намалява тежестта на функционални дефекти при пациенти с инсулт. Недостатъкът на тромболитично лечение е рискът от ICH, които могат да бъдат намалени чрез подходящ подбор на пациенти за лечение с CT.
Медицинска рехабилитация. / Ed. V. М. Bogolyubova. Книга I.