лекция 20
В най-честите заболявания, свързани с първично увреждане или хронично претоварване LV (исхемична болест на сърцето, инфаркт на миокарда, хипертония, и др.) Последователно развиват клинични признаци на хронична левокамерна недостатъчност, белодробна хипертония и дясната сърдечна недостатъчност. В определени етапи от сърдечна декомпенсация започва да показва признаци на периферна хипоперфузия на органи и тъкани, свързани както с хемодинамично компромис, и с свръхактивност на неврохормонални системи. Това е основата на клиничната картина на бивентрикуларна (общо) CH, най-често срещани в клиничната практика. При хронична RV претоварване или първично увреждане на сърдечния отдел развива изолира дясната камера хронична сърдечна недостатъчност (например, хронично белодробно сърце).
По-долу е описание на клинична картина на хронична систоличното бивентрикуларна (общо) СН.
Задух (диспнея) - един от най-ранните симптоми на хронична СН. На първо място, недостиг на въздух се появява само по време на тренировка, и се извършва след прекратяването му. С напредването на болестта диспнея започва да се показва изобщо, при натоварване на трактора, а след това сам.
Недостиг на въздух е в резултат от увеличаване на DAC и леви вентрикуларни пълнене натиска и показва появата или влошаването на кръв застой в венозна циркулация, белодробна обращение. Преките причини за задух при пациенти с хронична сърдечна недостатъчност са:
значими нарушения съотношения вентилация-перфузия в белия дроб (забавят кръвния поток чрез нормална или дори giperventiliruemye проветриво алвеоли);
интерстициална оток и подобряване на твърдостта на белите дробове, което води до намаляване на способността за разтягане;
нарушение на газ дифузия през дебел алвеоларна-капилярна мембраната.
Всички три причини да доведат до намаляване на газовата обмяна в белите дробове и да предизвикат дразнене на дихателния център.
Ортопнея (orthopnoe) - недостиг на въздух се случва в легнало на пациент с ниска табла и изчезва вертикално. Недостиг на въздух обикновено се появява след няколко минути на повръщане в леглото, но тя минава бързо, веднага след като той сяда и отнема полуседнало положение. Често тези пациенти, разположена в леглото, поставени под главата и няколко възглавници в полу-седнало положение се извършва цяла нощ.
Ортопнея се дължи на увеличение на венозна притока на кръв към сърцето, идва в хоризонтално положение на пациента, и още по-претоварена белодробна обращение. Появата на този тип апнея, обикновено показва значителни хемодинамични смущения в малка циркулация и високо налягане пълнене (или налягане "заглушаване" - виж по-долу.).
Непродуктивна суха кашлица при пациенти с хронична сърдечна недостатъчност често е придружено от хрипове, се появява или в хоризонтално положение на пациента, или след физическо натоварване. Кашлица възниква в резултат на продължително застой на кръвта в белите дробове, бронхиалната мукоза подуване и възпаление кашлица съответните рецептори ( "сърдечна бронхит"). За разлика от кашлица в бронхопулмонални заболявания при пациенти с хронична сърдечна недостатъчност е непродуктивна кашлица и преминава след ефективно лечение на сърдечна недостатъчност.
Сърдечна астма ( "пароксизмална нощна диспнея") - е силен пристъп на задух, бързо се превръща в пресекулки. Атаката често се развива през нощта, когато пациентът е в леглото. Пациентът сяда, но често не води до значително облекчаване: задушаване постепенно се увеличава, придружено от суха кашлица, възбуда и страх за живота на пациента. Бързото влошаване на пациента го кара да се потърси медицинска помощ. След спешното лечение на атака обикновено е свързан с докинг станция, въпреки че по-тежки случаи, астма продължава да прогресира и се развива белодробен оток.
Сърдечна астма и белодробен оток са прояви ostroySN и предизвиква бързо и значително намаляване на левокамерната свиваемост, увеличаване във венозната притока на кръв към сърцето и застой в белодробната циркулация.
Диспнея, суха непродуктивна кашлица, амплифициране на пациента в хоризонтално положение с ниско таблата (ортопнея) и сърдечни пристъпи на астма и алвеоларен белодробен оток при пациенти с хронична сърдечна недостатъчност са типични прояви на лява вентрикуларна недостатъчност и застой на кръвта в венозна линия с белодробна циркулация.
Тежка мускулна слабост, бърза умора и тежест в долните крайници. се появява дори и срещу малки физически дейности, също принадлежат към най-ранните прояви на хронична сърдечна недостатъчност. Тези симптоми не винаги корелират с тежестта на диспнея, синдром оток тежест и други признаци на сърдечна недостатъчност. Те се дължат на нарушаване на скелетните мускули на перфузия, не само чрез намаляване на сърдечния дебит, но също така и в резултат на спастични контракции на артериолите, причинени от висока активност CAC ОССЗ и ендотелин намаляване резервни разширяване съдове.
Сърцебиене. Сърцебиене най-често свързани с характеристика на пациенти с HF синусова тахикардия в резултат от активирането на CAS. Сърцебиене се появяват за пръв път по време на тренировка и по-късно в покой, обикновено показва, прогресиращо заболяване на функционалното състояние на сърцето. В други случаи, които се оплакват от сърцебиене, пациентите имат предвид, усещането за силни сърдечни удари, като например тези, свързани с увеличаване на пулса налягане. Накрая, сърцебиене и неправилен сърдечен работа могат да показват наличието на пациенти с различни сърдечни аритмии, например, появата на предсърдно мъждене или чести екстрасистоли.
Подуване на краката - един от най-типичните оплаквания на пациенти с хронична сърдечна недостатъчност. В ранните стадии на заболяването локализирано подуване на стъпалата и глезените, има пациенти през нощта и на сутринта може да премине. Както отока прогресира CH удължен до района на краката и бедрата и може да се задържи през целия ден, усилване вечерта.
Подуване и други прояви на синдром, свързан оток, предимно със закъснение на Na + и вода в организма, както и застоя на кръв в венозна линия с системната циркулация (дясна вентрикуларна недостатъчност) и увеличението на хидростатичното налягане в леглото капилярната. Ноктурия - увеличава отделянето на урина през нощта - също много характерен симптом, се появява при пациенти в ранен стадий на хронично развитие на сърдечна недостатъчност. Абсолютен или относителен превес на диуреза през нощта се дължи на факта, че по време на деня, когато пациентът голямата част от времето е в активни физически чрез извършване на определен товар, започва да се отрази липсата на бъбречната перфузия, което е съпроводено с известно намаляване на отделянето на урина. Това бъбречна хипоперфузия поне отчасти да се дължи на един вид адаптация на преразпределение на кръвния поток, насочена основно към осигуряване на кръв към жизненоважни органи (мозък, сърце). През нощта, когато пациентът е в хоризонтално положение и метаболитните нужди на периферните органи и тъкани намалява, увеличава бъбречния кръвоток и диурезата увеличава. Трябва да се има предвид, че в краен стадий на хроничната сърдечна недостатъчност на, когато сърдечният дебит и бъбречния кръвен ток рязко намалява дори и в покой, е налице значително намаляване на дневната продукция на урина - олигурия.
Чрез прояви на хронична десностранна (или бивентрикуларна) СН са също пациентите оплаквания от болка или усещане за тежест в полето хипохондриум, свързани с увеличение на черния дроб и разтягане Glisson капсула, както и диспепсия (загуба на апетит, гадене, повръщане, подуване и др.).
На общото разглеждане на пациента с хронична сърдечна недостатъчност преди всичко обърнете внимание на някои обективни симптоми, свързани с стагнация на кръв в малка или голяма циркулация, въпреки че в ранните етапи на болестта, те не могат да бъдат на разположение.
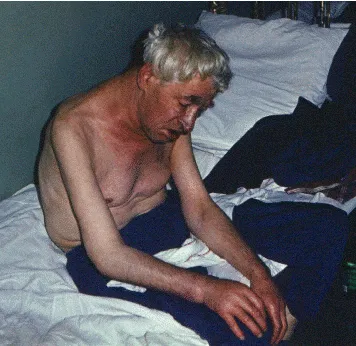
Позиция ортопнея (orthopnoe) - е принуден да седи или полу-седнало положение в леглото, обикновено с наведени фута (Фигура 2.8.). Тази ситуация е характерна за пациенти с тежка левокамерна недостатъчност и тежка кръв застой в белодробната циркулация. Заеманата пациенти ортопнея не само по време на астматичен пристъп, сърдечна или белодробен оток, но също така и в тежка диспнея (ортопнея), увеличаване в хоризонтално положение.
Фиг. 2.8. Принудително положение на пациента с хронична сърдечна недостатъчност, стагнация в белодробната циркулация и сърдечни пристъпи на астма
В крайната фаза на хронична сърдечна недостатъчност често се развива така наречените "сърдечна кахексия,". най-важните физически характеристики на които са драматично намаляване на телесното тегло, намаляване на дебелината на подкожната мастна тъкан, атрофия на мускулите и gipotenora мускули във времето. Се свързва с тежки дегенеративни промени на вътрешните органи и скелетните мускули, причинени от критично намаляване на техния перфузия и продължително свръх CAC, ОССЗ и други неврохормонални системи. Очевидно решаващо система цитокин активиране, по-специално тумор некрозис фактор алфа (TNF), които имат пряко увреждане на периферните тъкани. Повишаване нивото на цитокини, по-специално TNF, също така е свързан с имунологични реакции. Важните причини за развитието на сърдечна кахексия са нарушения на функцията на органите на коремната кухина, причинени от застой на кръвта в порталната вена: влошаването на чревната абсорбция, намаляване на протеин-синтетичен чернодробна функция, тежка анорексия, гадене, повръщане ITP
Дихателна разследване
Разглеждане на гърдите. Преброяване на дихателната честота (RR), позволява приблизително оцени степента на вентилация разстройства, причинени от хронична застой на кръвта в белодробната циркулация. В много случаи, диспнея при пациенти със ЗСН има характер на тахипнея. без ясно преобладаване на обективните признаци на проблеми с въздух или издиша. При тежки случаи, свързани с значимо белодробно преливане на кръв, което води до повишена твърдост на белодробната тъкан, задух може да придобие характера на вдишания диспнея.
В случай на изолиран дясна вентрикуларна недостатъчност, разработена на фона на хронична обструктивна белодробна болест (например, белодробен сърцето) има експираторен диспнея придружено природата и белодробен емфизем и други симптоми обструктивно синдром (вж. По-долу).
В крайния стадий на сърдечна недостатъчност често се появява апериодична Cheyna- Stokes дишане. когато за кратки периоди от учестено дишане апнея се редуват с периоди. Причината за този тип на дишане е рязко намаляване на чувствителността на дихателния център на CO2 (въглероден диоксид), което е свързано с тежка дихателна недостатъчност, метаболитна ацидоза и дихателната и нарушена мозъчна перфузия при пациенти с CHF.
С драматично увеличаване на прага на чувствителност на дихателния център при пациенти CHF дишане Преместване "задейства" дихателния център само когато необичайно висока концентрация на СО2 в кръвта, която се достига само в края на 10-15 секунди период апнея. Няколко чести респираторни движения водят до намаляване на концентрацията на СО2 до ниво под прага на чувствителност, при което се повтаря апнея период.
Аускултация на белите дробове. При хронична левокамерна недостатъчност и дългосрочна стагнация на кръвта в белодробната циркулация в по-ниските области на белите дробове често слушах ситно nezvuchnye хрипове или крепитации, обикновено на отслабването на везикулозна дишане или трудно. Тези странични дихателни звуци се чуват симетрично от двете страни.
Крепитации често auscultated при хронична интерстициална венозен застой на кръв в белите дробове и се причинява от разкриването на височина максимум вдишания спане алвеоли. Теоретично spadenie белодробните алвеоли време на издишване могат да се появят в отсъствието на задръстванията в белите дробове, но обема на въздуха в алвеолите в който това се случи ( "намалява алвеоларна обем") е много малък и по конвенционален издишване практически постигнати. В присъствието на венозна стаза в белодробната циркулация и увеличаване на теглото на белодробна интерстициална обем намалява алвеоли се увеличава и така се постига по-лесно като издишвате. По този начин, наличието на интерстициална стагнация алвеоли вече паднал на издишан по време на нормалното дишане. В резултат на това в разгара на следващите инспираторен пращи може да се auscultated.
Wet фино "застой" хрипове в белите дробове са резултат от свръхпроизводство на течни бронхиални секрети. Пращи обикновено са слушали и за двете страни, особено в по-ниските части на белите дробове.
Когато алвеоларен белодробен оток, сърдечна недостатъчност усложнява точка на вида влажни хрипове, свързани с кръвоизлив в алвеолите на една малка част от кръвната плазма, която бързо достига бронхите и образуването на пяна по време на дишане създава типична картина аускултаторна белодробен оток. За разлика от хронична венозна конгестия, алвеоларен белодробен оток с хрипове бързо се разпространява по цялата повърхност на гръдния кош и да станат средни и krupnopuzyrchatymi че казва за намиране на пенеста серозна секреция в големия бронхите и трахеята. В тези случаи, пациентът има мехурчета въздух, да се чува в далечината.
Трябва да се помни, че в някои случаи, при пациенти с хронична стагнация на кръвта в белодробната циркулация може да се auscultated сухи хрипове при липса на мокри. Сухи хрипове в тези случаи, в резултат на набъбване и оток изразена невъзпалителна характер на бронхиалната лигавица. Те могат да покажат наличие на белодробен застой, само ако историята не се посочва в придружаващия бронхиалната астма или хроничен бронхит.
Хидроторакс (трансудат в плевралната кухина) не е необичайно при пациенти с бивентрикуларна сърдечна недостатъчност. Обикновено, течността е локализиран на десния плеврален трансудат кухина и количеството не надвишава 100-200 мл. Така долния десен ъгъл на на острието и в аксиларната област се определя от леко сивота и респираторна депресия. Има и отклонение на трахеята в посока, обратна на натрупването на трансудат. Side дихателни шумове за хидроторакс не са типични.