Лечение на пациенти със синдрома на опашната регресия

Лечение на пациенти със синдрома на опашната регресия
SV Vissarionov, IV Kazarian, S. Belyanchikov
Изследвания Детска ортопедия институт. GI Търнър, София
Клинично наблюдение на пациента с редки вродени малформации на дисталния гръбначния стълб и гръбначния мозък - синдром опашната регресия. Пациентът отбележи отсъствието на лумбосакрален гръбнака сегмент в комбинация с неврологични разстройства и контрактури на долните крайници. Постигната хирургия - формиране vertebropelviodeza. По време на операцията елиминира нестабилността на лумбосакрален гръбначния стълб, постигната кифозна деформация корекция на гръбначния стълб и създава oporosposobnosti.
Ключови думи: вродени малформации на гръбначния стълб и гръбначния мозък, синдром на опашната регресия, хирургично лечение.
Лечение на пациенти със синдром на опашната регресия
S.V. Vissarionov, интравенозно Kazarian, S.M. Belyanchikov
Хартията представя клинично наблюдение на пациент с редки вродени малформации на дисталния гръбначния стълб и гръбначния мозък - синдром на опашната регресия. Пациентът показва отсъствие на лумбосакрален гръбначния сегмент с неврологични разстройства и контрактури на долните крайници. Пациентът претърпя реконструктивна хирургия гръбначния таза синтез. Хирургично лечение доведе до елиминиране на лумбосакрален гръбнака нестабилност, коригирането на кифозна деформация и създаването на подкрепа способността на гръбначния стълб.
Ключови Думи: вродени малформации на гръбначния стълб и гръбначния мозък, синдром на опашната регресия, хирургично лечение.
регресия синдром опашната - рядък тежка вродена аномалия на дисталния гръбначния стълб и гръбначния мозък. В литературата има няколко чужди термини, означаващи това патологично състояние: сакрален или лумбосакрален агенезия, синдром на опашната дисплазия, опашната дисгенезис [2, 3, 5, 7, 11, 12, 15]. Клиничната картина на болестта придружава от хипоплазия на долната половина на тялото и крайниците поради груби малформация опашната гръбначния стълб и гръбначния мозък [6, 9, 14]. В зависимост от степента и тежестта на последната има различна степен на неврологичен дефицит [5, 6]. Клинична лечение на пациенти с тази патология е различен. Изборът на хирургична или медицинско лечение се постига строго индивидуално [4, 10, 13]. Повечето от тази аномалия е описано наблюдения комбинирани с малформации на други органи и системи, които изискват участието на пациенти до специалисти в различни области на лечение [6, 8].
Ние наблюдавахме 5 пациенти на възраст от 1 година 2 месеца. до 14 години с синдром на опашната регресия. Тежестта на промените на костни в гръбначния стълб и неврологични разстройства при пациенти, е различен. Клиничен мениджмънт от тези пациенти също се различават. Три от петте пациентите са били подложени на операция, а други двама, макар и да остава под контрола на, да продължи да получава консервативно лечение. Пациенти, които са подложени на операция имат изразен кифоза, придружен от липсата на лумбосакрални гръбначни сегменти и неврологични разстройства. Техниката на операция при всички пациенти е идентичен. Продължителността на проследяване след хирургично лечение - от 1 до 2,7 години. Представяме на Вашето описание на случая.
Пациент П. 2 години 2 месеца. Той призна, до болницата патология на гръбначния стълб и неврохирургия ги Nido. G. I. Turnera с оплаквания от прогресивно деформиране на гръбначния стълб и контрактура на долните крайници. Едно дете от първия бременността протича на фона на анемия и недостиг на вода. По време на периода на бременност 11 плода ултразвук на майката е извършена - патология не се разкрива. Детето е родено с цезарово сечение в 38-та седмица от бременността (седалищно предлежание). Веднага след раждането привлече вниманието изразена несъразмерност на тялото поради хипоплазия на долната половина на тялото и крайниците. Деформация на гръбначния стълб и долните крайници са намерени при раждането. Консервативно лечение в общността (масаж, упражнения терапия, неврологично лечение).
На допускане правилната фигура, със значително непропорционалност. Ръководителят на централната линия, активно и пасивно движение изцяло, безболезнено. Гръдният кош бъчвообразен. Разстоянието между долните ръбове на предната част на гръдния кош и таза горните осили 1,5 см. Оста на гръбначния стълб не е извита в коронарната равнина. В областта на долния гръбнака на гръдния кош значително кифоза. Кифозата над горната част на кожата е разреден и хиперемия. Долните крайници са в състояние флексия контрактура-изход (в тазобедрените стави при 90 °, в коляното - дясната 80 °, 70 ° наляво). Активни движението на долните крайници ставите отсъства, пасивни - в рамките на 5 °. Задколенните области са кожата мембрана от типа платно (птеригиум). Има equinus деформация крак прав ъгъл 100 °, конски-извивания деформация на ляв крак 115 ° и 30 °, съответно. Сакралната и седалището област хипопластична (фиг. 1).

Фиг. 1. Пациент P. 2 години 2 месеца. синдром опашната регресия (изглед отзад)
Заболявания на горните крайници не за движение в своята цялост. Детето се движи, позовавайки се на горните крайници, дърпане на багажника и долните крайници.
Неврологичния статус. В съзнанието. Сам държи главата си, се оказва, пълзи, сяда с тежка кифоза. Казва отделни думи и прости изречения. Тя dizartrichnaya. Отправете правилната форма. Черепни нерви: ученици D = S, зеницата реакционни, живия симетрични. Движение на очните ябълки не се ограничават до, езикът на средната линия, без рефлекси на орален автоматизъм. мускулния тонус в горните крайници се намалява. Маркирана хипермобилен на ставите. Най-сухожилни рефлекси на ръцете: D = S, ускориха. Вентралната горни, средни D = S, на живо, по-нисък - умерено намалени. Хипотрофия на мускулите на долните крайници, сухожилни рефлекси - корема. Физиологично: хронична констипация, уринарна инконтиненция, централната тип. Когато болката чувствителност проучване на долните крайници, които показват загриженост.
На spondylograms преглед разкри липсата на лумбосакралната гръбначния стълб. Лумбалните остатък представен деформира първия лумбален прешлен. Отдалеченият гръбнака на ниво Th12 отклонява дорзално, thoracolumbar кифоза карта е 120 °. Аплазия XII правилните ръбове. Маркирана диастаза между дисталния гръбначния стълб и таза костите. Илион близо един до друг и свързани заедно чрез synchondrosis. Hypoplastic тазовите кости.
CT данни: дисталния край на гръбнака L1 прешлен, който е деформиран и konkrestsirovan с Th12 прешлени, с върха на кифоза на това ниво. Hypoplastic тазовите кости и свиха драстично. Между опашната гръбначния стълб и залепени заедно посредством synchondrosis илиума открива диастаза. Гръбначния канал завършва сляпо.
Според ядрено-магнитният резонанс на гръбначния стълб, медуларния конус се намира на Th11 гръбначния ниво. Корените на гръбначния мозък е частично запазени до Th12 прешлен. Терминал конец не е диференцирана. В дурата торбичка проследено до кифозна деформация на ниво, което се определя чрез разделяне на гръбначния канал тъкан с наличието на прегради и дурата торбичка разцепване.
От коморбидност в детето имаше двустранна крипторхизъм, десностранна хидронефроза, допълнителен акорд на лявата камера.
След проучването и експертните съвети към пациент крайната диагноза: ". Опашната тип регресия синдром 4 (D) на Реншоу, множество контрактури на долните крайници, по-ниски plegia, нарушение на тазовите органи"
Като се има предвид клиничното и радиационна снимката, прогресивна кифозна деформация на гръбначния стълб, липсата на лумбосакралната гръбначния стълб и заплахата от перфорация на кожата на върха на кифоза, беше решено да се извърши операцията. Операцията беше кифозна корекция деформация и създаване на възможност за гръбнака подкрепа.
За да се премахне гръбначния таза нестабилност, създаване на костен блок между дисталния гръбначния стълб и таза извършва операцията - spondilopelviodez.
В позицията на детето на средната линия на корема разрезът се прави от средната област на гърдите, за да трътката дължина 15 см. Опашен прешлен излагане представен С деформиран гръбначен прешлен. При достъп до отбеляза, че гръбначния канал завършва на нивото на Th10-Th11 прешлени, има ясно изразена хипоплазия на тазовите кости. Идентифицирани са невронни структури на нивото на кръстен и опашен гръбначни сегменти. Гръбначния канал на нивото на Th12-L1 завършва сляпо. Извършва се по-кост мобилизация задния подкрепа колона на долната гръбнака на гръдния кош, за да се коригира и да елиминира кифозна деформация. Изолирани илиачни крила. Диастаза между дисталния край на гръбначния стълб и илиума, е изпълнен с мека тъкан, докато стойността на своя сцепление варира от 3 до 5 см в крилата на илиачните от двете страни на леглото създаден от поддържащите куките -. Отляво и отдясно на ноктите. Гръбначните куки, определени: Право - supralaminarno Th6 и Th8, sublaminarno Th9, наляво - supralaminarno Th7, sublaminarno Th10, Th11. Гръбначният тялото Th12 и от двете страни, монтиран стъбълце винтове. Опорните елементи от двете страни са свързани с пръчки. Когато забележителност разсейване и ръчно коригиране на деформация създаден от слотовете в тялото и крилата L1 илиачните кости, са вградени в две кортикална присадка с крайни вдлъбнатини, при напрежение вклинена метал. Заедно структурата на дъгата върху задната повърхност на прешлените и илиачните крилата подредени фрагменти кортикална АПос имат поддържащи елементи в илиачните костите на гръбначния стълб и по-нататък, за да се образува костен блок подредени пелети ВСР (фиг. 2).
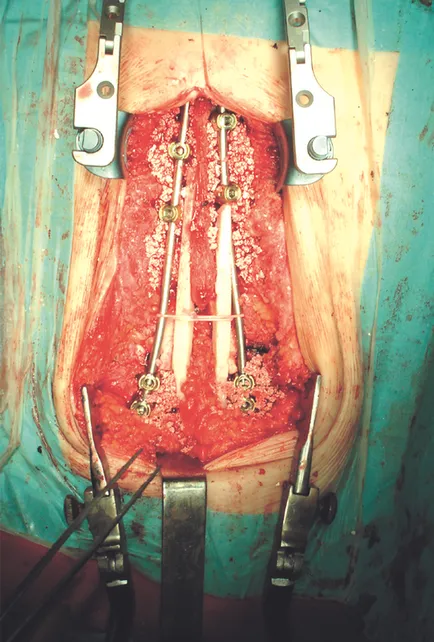
Фиг. 2. вид на експлоатация на пациента рана П. 2 години 2 месеца. след коригиране на деформация стабилизиращ метал и остеопластика
Тествани стабилност метал и костни присадки. Раната се зашива в слоя.
След операцията, са наблюдавани неврологични промени. Наблюдавано елиминиране кифозна деформация, намаляване на зачервяване на кожата на върха и увеличаване на разстоянието между долните ръбове на предната част на гръдния кош и таза горните осили до 5 см. По време на динамично наблюдение в продължение на 2.5 години и радиологичен контрол на възпалителни изменения в постоперативния белег не е отбелязано позиция стабилни елементи метал подкрепа, костния блок в зоната за интервенция се формира след 1.5 години (фиг. 3).
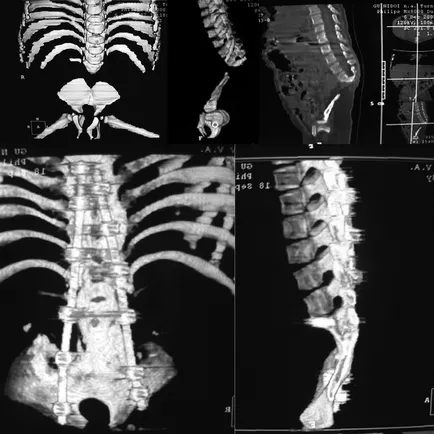
Фиг. 3. КТ на пациента П. 2 години 2 месеца. и - преди операцията; б - 1,5 години след операцията
Vissarionov Сергей Valentinovich 196 603, София, ул Пушкин. Парк, 64-68, Nido тях. GI Търнър, [email protected]
SV Vissarionov, д-р. науките; И. В. Kazaryan, научен. сътрудник; SM Belyanchikov, травматолог, изследвания Детска ортопедия институт. GI. Търнър, София.
V. Vissarionov, MD; И. В. Kazarian, научен изследовател; С. М. Belyanchikov, травматолог-ортопед, The Turner Научноизследователския институт за детско Ортопедия, St. Петербург.