Лечение на аритмия в доболнична
Терминът "сърдечна аритмия" се отнася до аритмия и сърдечен блок. Аритмия - нарушение на честотата, редовността и последователност на сърдечните контракции. Нарушенията на вълнение предизвикват развитието на сърдечен блок.
Сърдечни аритмии са сред най-често срещаните видове нарушения, честотата им не може да се оценяват точно. Преходно аритмия се появява, в по-голямата част от здравите хора. Когато един вътрешните органи заболявания са условия за развитието на сърдечни аритмии, понякога стават голяма клинична проява на заболяване, като тиреотоксикоза, CHD. Аритмии усложняват продължение на много сърдечносъдови заболявания.
Доболнична целесъобразно да се разпределят тези аритмии, за които е показано спешно лечение (вж. Таблица.).
Условно разделение на аритмии и проводимост в зависимост от нуждата от спешна медицинска помощ
Ритъм и проводни нарушения, изискващи спешно лечение
Ритъм и проводни нарушения, не се нуждаят от спешно лечение
Пароксизмална тахикардия
Медицински управление на пристъп на суправентрикуларна тахикардия (ЕТП) се определя от хемодинамична стабилност на пациента. спадане на кръвното налягане (ВР) с развитието на синкоп, пристъп на сърдечна астма, белодробен оток, развитието на тежка ангина атака на фона на тахикардия индикации за незабавно кардиоверзия.
В относително стабилен хемодинамичен лекарствена селекция зависи от електрокардиографско модел (фиг. 1).
Тахикардия с "тесни" комплекси QRS (QRS немодифицирана форма е не повече от 0.1) чрез въвеждане закачен калциев антагонист, верапамил (Isoptin), удължава рефрактерния период на AV възлова точка. Лекарството се въвежда в / болус в доза от 2,5-5 мг за 2-4 минути (за да се избегне развитието на срив или тежка брадикардия) с възможност за повторно въвеждане 5-10 мг след 15-30 мин при поддържане на липсата на хипотония и тахикардия.
Страничните ефекти на верапамил включват: брадикардия (до асистолия време на бързо интравенозно приложение поради потискане на синусовия възел автоматичност); AV блок (до общото напречно с бързо интравенозно приложение); преходно камерна екстрасистолия удара (закачен на собствените си); хипотония поради периферна вазодилатация и отрицателен инотропен действие (до колапс под бързо интравенозно приложение); растеж или признаци на сърдечна недостатъчност (поради отрицателен инотропен действие); белодробен оток. ЦНС нежелани реакции, наблюдавани световъртеж, главоболие, нервност, сънливост, зачервяване на лицето, периферни отоци, чувство за недостиг на въздух, замаяност, алергични реакции.
Верапамил трябва да се използва само за нарушения на ритъма с "тесен» QRS комплекса. Когато "широк" QRS комплекс и синдром на Wolff-Parkinson подозира-White (WPW синдром) лекарство противопоказан защото скъсява рефрактерния период на допълнителни пътища и може да доведе до повишаване на сърдечната честота и вентрикуларна фибрилация. синдром Диагностика WPW възможно анамнестичен при подходящи насоки и / или оценка на предишния синусов ритъм ЕКГ (PQ интервал по-малко от 0.12 и, разширен QRS комплекс, се определя от делта вълна). Други противопоказания за употребата на верапамил, включват:
- абсолютен: брадикардия, синдром на болния синус, AV блок II и III степен, кардиогенен шок, хронична и остра сърдечна недостатъчност, свръхчувствителност към лекарството;
- относителна брадикардия с сърдечната честота по-малко от 50 минути, I степен AV блок, вентрикуларна тахикардия, хипотензия (MAP по-малко от 90 mm Hg ..).
В допълнение, верапамил е противопоказано при пациенти, които за последните два часа се използват бета-блокер.
Алтернативно може да бъде верапамил прокаинамид (прокаинамид); тя може да се използва в случай на повреда на верапамил, но не по-рано от 15 минути след последното прилагане, и същевременно се поддържа стабилни хемодинамика. Прокаинамид е ефективен при възвратно тахикардия при пациенти със синдрома на WPW (в случаите, когато верапамил е противопоказан). Прокаинамид се вмъква в / бавно при доза от 1000 мг в продължение на 8-10 минути (10 мл 10% разтвор, доведен до 20 мл с изотоничен разтвор на натриев хлорид) с постоянен контрол на кръвното налягане, сърдечната честота и електрокардиограма (в случай на внезапна разширяване QRS комплекси прилагане трябва да бъде спрян). Към момента на възстановяване на синусов ритъм администрация от спирките на наркотици. Във връзка с възможността за намаляване на кръвното налягане, когато се прилага прокаинамид пациент трябва да бъде в хоризонтално положение, е необходимо също така за получаване на спринцовка с 0.1 мг фенилефрин (mezatona).
Страничните ефекти включват прокаинамид аритмогенен ефект, вентрикуларни аритмии поради удължаване на QT интервал, забавяне atriventrikulyarnoy и интравентрикуларно проводимост, хипотония, замайване, слабост, нарушено съзнание, депресия, заблуди, халюцинации, алергични реакции.
Противопоказания за използването на прокаинамид - хипотония, кардиогенен шок, хронична сърдечна недостатъчност, синоатриалния и AV-блокада на II и III степен интравентрикуларно нарушения на проводимостта, удължаване на QT и определен интервал на епизоди на "завъртане" историята тахикардия изразени бъбречна недостатъчност, системен лупус еритематозус , повишена чувствителност към лекарството. Токсичния ефект се елиминира novokainamida / об болус 100 мл 5% разтвор на натриев хидроген карбонат.
Възможно е също така използването на бета-блокери (пропранолол) и сърдечни гликозиди (дигоксин), но тяхната ефективност в пароксизмална суправентрикуларна тахикардия е само 40-55%.
Предсърдно мъждене и трептене
При лечението на пациенти с предсърдно мъждене и предсърдно трептене доболнична следва да бъде оценено приложимост синусов ритъм.
Абсолютна индикация за възстановяване на синусовия ритъм в развитието на пароксизмално предсърдно мъждене е развитието на белодробен оток или аритмогенен шок; В този случай, преди Бърза помощ трябва да се направи кардиоверсия.
Противопоказания за възстановяване на синусов ритъм доболнична могат да поемат продължителност пароксизмална предсърдно мъждене повече от два дни, се оказа в лявото предсърдие дилатация (Антеропостериорните размер на 4.5 см от ехокардиография), наличие на кръвни съсиреци в предсърдията или тромбоемболични усложнения в историята, за развитието на пристъп Предшестващо състояние на остър коронарен синдром (със стабилна хемодинамика), развитието на пристъп на фона изразена електролитни нарушения, хипертиреоидизъм декомпенсация. При закриването на възстановяване на синусов ритъм е необходимо да се контролира сърдечната честота, за да го поддържа в диапазона от 60-90 удара в минута.
Избор на средства за наблюдение на сърдечната честота, сърдечни гликозиди са: 0,25 мг дигоксин (1 мл от разтвор на 0.025%) в 20 мл изотоничен разтвор на натриев хлорид, въведени в / бавен болус. Тактиката Други определят в болницата. Постоянните normosistolicheskaya атриални аритмии с никакви признаци на сърдечна недостатъчност обикновено не изисква антиаритмична терапия (фиг. 2). Страничните ефекти на дигоксин (прояви на интоксикация с дигиталис) - брадикардия, AV-блок, предсърдно тахикардия, камерна екстрасистолия удара, анорексия, гадене, повръщане, диария, главоболие, замаяност, замъглено виждане, синкоп, възбуда, еуфория, сънливост, депресия, нарушения на съня , объркване.
Противопоказания за използването на дигоксин:
- абсолютен: гликозид интоксикация, свръхчувствителност към лекарството;
- относителна: брадикардия (негативен хронотропен ефект); AV-блок II и III степен (отрицателен дромотропен ефект); изолиран митрална стеноза и нормо или брадикардия (риск от дилатация на левия атриум на лява вентрикуларна недостатъчност обостряне, увеличаване на налягането в неговата кухина, рискът от развитие на белодробен оток поради увеличаване на контрактилната активност на дясната камера и увеличаване на белодробна хипертензия); идиопатична хипертрофична субаортна стеноза (възможност за увеличаване на обструкция на изхода на левокамерна хипертрофия поради намаляване на интервентрикуларната преграда); нестабилна ангина и остър инфаркт на миокарда (повишен риск от инфаркт на потребност от кислород, както и способността да се скъса при миокарден трансмурален инфаркт на миокарда, увеличаване на налягането в лявата камера кухина); синдром WPW (подобрява провеждането на допълнителни пътища), чести или polytopic камерни екстрасистоли, вентрикуларна тахикардия бягане.
Изборът на лекарство за възстановяване на синусов ритъм при стабилна хемодинамика, прокаинамид.
В някои случаи алтернатива на прокаинамид може да служи като верапамил. Той не винаги се възстанови синусов ритъм, но ефективно намалява сърдечната честота, като блокира ефект върху атриовентрикуларен възел. Не може обаче да се забравя, че използването на верапамил (лекарство подобрява провеждането на допълнителни пътища) при пациенти със синдрома на WPW с предсърдно мъждене не е показан.
Когато magniyzavisimom предсърдно мъждене (доказано хипомагнезиемия или присъствие удължават QT интервал), лекарството избор е магнезиев сулфат (kormagnezin) е в други случаи допълнително средство да се забави (намали честотата на контракциите) ритъм.
С неефективността на антиаритмично лекарствена терапия доболнична прекратява в случай на усложнения (вж. По-горе) извършва кардиоверзия.
Предсърдно трептене с атриовентрикуларно провеждане ниско, което води до неочаквани тахикардия, а при липса на усложнения, не се нуждаят от спешно лечение.
Когато хемодинамична нестабилност, на фона на развитието на усложнения на предсърдно мъждене с висок пулс (AV-провеждане 1: 1) показва спешна кардиоверзия.
Опростено предсърдно трептене с висока честота на камерни съкращения изисква доболнична само забавя сърдечната честота, които се използват дигоксин или верапамил. Прилагането в този случай, бета-блокери, най-малко подходящ, въпреки че е възможно.
камерни аритмии
В повечето случаи, вентрикуларна както и надкамерни аритмии не е "злокачествени" нарушение на ритъма и не изискват незабавно терапевтична интервенция (изключение - често и / или камерна polytopic преждевременно инфаркт на миокарда). В този случай може да се избере бета-блокер за орално приложение. С мерник оптимално разпределение на селективни лекарства с липофилни свойства. Най-изучени на тази група на лекарство - метопролол, използването на които в доза от 50-200 мг дневно (в две разделени дози) се препоръчва преди всичко за пациенти, които аритмия е проява на заболяване на коронарните артерии и / или съпътства хипертония.
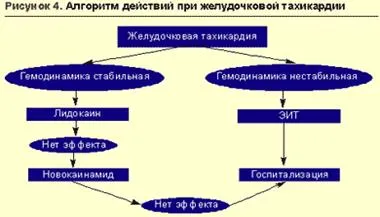
При остър инфаркт на миокарда, лечение на избор за облекчаване на вентрикуларни аритмии е лидокаин (фиг. 3).
В стабилна хемодинамичен избор средство за облекчаване на вентрикулярна тахикардия (VT) е лидокаин прилага в / болус в продължение на 3-5 минути, последвано от поддържаща инфузия на капки в продължение на 24 дози от 1-2 мг / кг (80-100 мг) 36 часа при скорост от 20-55 мкг / кг / мин (максимум от 4 мг / мин). Ако е необходимо, на фона на инфузия приемлива допълнителна болус лидокаин 40 мг след 10-30 минути от първия болус. Удължаването на QT интервала и увеличи дисперсия - индикации за повишена поддържаща терапия чрез капково kormagnezina (магнезиев сулфат) в размер на 3-20 мг / мин. Впоследствие преход към профилактично / m приложение лидокаин 2-4 мг / кг (160-200 мг, максимум 600 мг, и инфаркт на миокарда не повече от 300 мг) на всеки 4-6 часа.
В случай на повреда на използването на лидокаин за облекчаване на други антиаритмични средства VT показано докато поддържането на стабилни хемодинамика и отсъствието на нежелани реакции (риск от срутване и усилване действие аритмогенни антиаритмични средства), или когато е невъзможно да се извърши кардиоверзия. В тези случаи, вторият най-важен лекарството е прокаинамид (прокаинамид) въвеждане на подходящи условия до / в разделени дози от 100 мг / 5 минути за възстановяване на синусовия ритъм или за да се постигне насищане дози (500-1000 мг).
ефективност прокаинамид изобщо на пароксизмална тахикардия което го прави изборът на лекарство за лечение на тахикардии с неизвестен характер с широк QRS комплекс (камерна или надкамерна с аберация на).
Лекарството избор за вентрикуларна тахикардия тип "пирует" и допълнителни средства в други видове вентрикуларна тахикардия (включително резистентни на терапия и novokainamidom лидокаин) на е магнезиев сулфат (kormagnezin) вход / о за 10-15 минути в доза 400-800 мг магнезий (20-40 мл 10% или 10-20 мл 20% разтвор). При липса на ефект на лекарството се въвежда отново след 30 минути. При достигане на поддържаща терапия ефект е да капе kormagnezina (магнезиев сулфат) в размер на 3-20 мг / мин в продължение на 2-5 часа.
Вентрикуларна тахикардия с хемодинамична нестабилност изисква незабавно кардиоверзия (фиг. 4).
Брадиаритмии (синусова брадикардия, синусов блок, бавно заместващи атриовентрикуларен ритъмни нарушения атриовентрикуларен проводникова II и III степен) изискват лечение в случаите, когато тези условия са придружени от хемодинамична нестабилност и се срещат като усложнение на органичен сърдечно заболяване или разработени по време на реанимация, както и възникване на чести пристъпи на Morgagni-Edemsa-Stokes. За възстановяване на хемодинамична е достатъчно за увеличаване на сърдечната честота на / в въвеждането на 0.1% разтвор на атропин сулфат а в доза от 0,3-1,0 мл Повторете първоначалната доза (в неговата ефективност) след 4-5 часа.
Страничните ефекти на атропин включват сухота в устата, жажда, гадене, повръщане, атония на червата и запек, повишена кашлица при пациенти с астма, пикочните пътища, мидриаза, фотофобия, настаняване парализа, тахикардия, тревожност, тремор, главоболие, възбуда.
Противопоказания за използването на атропин е глаукома, хронично задържане на урина, чревна атония, тахикардия, тежка сърдечна недостатъчност, атеросклероза, изразено, свръхчувствителност към лекарството. Когато брадикардия и AV-блокада на възможно атропин да използват дори жизнените признаци на миокардна исхемия, чревна обструкция, чревна атония, черния дроб и бъбреците, глаукома формата затваряне.
Неефективност атропин терапия е индикация за временно темпото и невъзможността за използването му за здравето орципреналин (в доза 10-30 мг / мин под контрола на сърдечния пулс / капково до терапевтичен ефект).